李尚俭医生的科普号
- 精选 舒张压高是不是无需治疗呢?
血压由收缩压和舒张压构成血压由收缩压和舒张压构成,也就是人们通常所说的高压和低压,在人们观念里高血压就是收缩压高。 其实,根据高血压的定义,收缩压大于等于140mmHg和(或)舒张压大于等于90mmHg,只要其中一个升高,就可以诊断高血压,所以只有舒张压高于90mmHg也诊断为高血压。 舒张压高的危害并不比收缩压高的危害小,且更难于治疗,它也是造成高血压病人并发症(比如脑出血,脑梗塞,高血压脑病,心脏病,慢性心力衰竭等等)的主要原因。 1、舒张压高更危老年人由于有不同程度的动脉硬化、血管弹性降低,因此其高血压的表现多是收缩压增高,舒张压不高反低。但中年人则不同,在他们的高血压病例中,有不少患者表现为收缩压不高,舒张压却异常的高,尤其是存在不良生活习惯者(如吸烟、酗酒、睡眠不足)。已有临床资料表明,舒张压的高低与心脑血管并发症有密切关系。如果收缩压正常,那么舒张压为70~75毫米汞柱的人,与舒张压为105~110毫米汞柱的人比较,后者发生心腩血管并发症的概率可高出3—5倍。因此,舒张压增高更应引起足够的重视。单纯舒张压增高多是高血压病的早期阶段,多见于中年人,近期预后较好。但这不代表我们可以轻视单纯舒张期高血压。如果不正视,不给予治疗,单纯舒张期高血压是可以转变为经典性高血压的,即收缩期、舒张期的血压均升高。治疗不及时的话,随着年龄增长,并发症会越来越多。 2、该如何治疗?1、药物治疗 ①以β受体阻滞剂为首选,如普萘洛尔、阿替洛尔、美托洛尔、倍他洛尔、吲哚洛尔等; ②血管紧张素转化酶抑制剂(ACEI),如卡托普利、贝那普利、依那普利、福辛普利、培哚普利等 ; ③血管紧张素受体拮抗剂(ARB),当ACEI不能耐受时,ARB可以显着降低心血管事件的死亡率和病死率,如缬沙坦、氯沙坦、坎地沙坦等; ④钙离子阻滞剂,如硝苯地平、尼莫地平、尼群地平、氨氯地平、非洛地平等; ⑤利尿剂等药物,可根据患者具体病情酌情使用,如氢氯噻嗪(双克)、速尿、甘露醇等。 当然这几类药中用什么药或联合用什么药,需要经医院专科医生诊断。因为舒张压高高血压比收缩压高血压更难控制,因此患者需要按时服药。 2、饮食治疗 在高血压的治疗中,药物治疗的同时辅以饮食控制,可取得良好的效果。 ①饮食宜清淡:提倡素食为主,素食方式可使高血压患者血压降低。因此高血压患者饮食宜清淡,宜高维生素、高纤维素、高钙、低脂肪、低胆固醇饮食。 ②降低食盐量:吃钠盐过多是高血压的致病因素,而控制钠盐摄入量有利于降低和稳定血压。 ③戒烟、戒酒:烟、酒是高血压病的危险因素,嗜烟、酒有增加高血压并发心、脑血管病的可能,酒还能降低病人对抗高血压药物的反应性。因此对高血压病人要求戒烟戒酒,戒酒有困难的人也应限制饮酒。 ④饮食有节:做到一日三餐饮食定时定量,不可过饥过饱,不暴饮暴食。 ⑤科学饮水:水的硬度与高血压的发生有密切的联系。研究证明,硬水中含有较多的钙、镁离子,它们是参与血管平滑肌细胞舒缩功能的重要调节物质,如果缺乏,易使血管发生痉挛,最终导致血压升高,因此对高血压患者,要尽量饮用硬水,如泉水、深井水、天然矿泉水等。 3、减肥也能降血压 降血压的治疗包括药物及非药物治疗。可先进行非药物治疗,减肥对降低舒张压非常有意义,其它如低盐饮食、适量运动、戒烟限酒等,也能有效地降压。例如,一个体重超过标准体重[身高(厘米)一105=标准体重(千克)]10%的患者,舒张压在95毫米汞柱左右,那么他把体重减轻5千克以上,舒张压就可以降低,甚至降到正常范围。 非药物治疗3~6个月后,血压仍不能降到135/85毫米汞柱以下的,就应服用降压药物。
 李尚俭 主任医师 陕西省人民医院 心血管内科1.3万人已读
李尚俭 主任医师 陕西省人民医院 心血管内科1.3万人已读 - 图文文章 如何做到降压达标,控压平稳?
 李尚俭 主任医师 陕西省人民医院 心血管内科1003人已读
李尚俭 主任医师 陕西省人民医院 心血管内科1003人已读 - 医学科普 控制血压,健康前行!
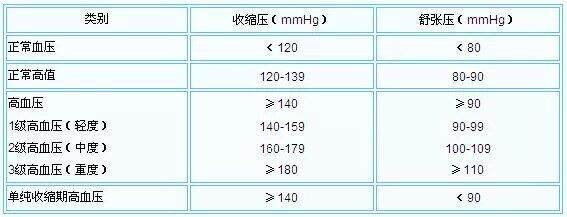
一、高血压诊断标准 在未使用降压药物的情况下,非同日3次血压测量收缩压≥140mmHg和(或)舒张压≥90mmHg,可诊断为高血压。 提倡使用上臂式全自动电子血压计进行有规律的家庭血压测量。家庭血压测量值判断标准不同于诊室血压,家庭血压读数≥135/85mmHg被认定为高血压。 二、高血压的流行与危害 高血压是最常见的慢性病之一,目前全国现有高血压患者2.7亿。高血压是心脏病、脑卒中、肾病发病和死亡的最重要的危险因素,我国因心脑血管病导致的死亡占国民总死亡的40%以上,约70%的脑卒中死亡和约50%心肌梗死与高血压密切相关。 三、定期测量血压 1. 18岁及以上成人定期自我监测血压,至少每年测量1次血压,关注血压变化。 2. 超重或肥胖、高盐饮食、吸烟、长期饮酒、长期精神紧张、体力活动不足等高血压高危人群和血压为正常高值者(120~139/80~89mmHg),经常测量血压。 3. 医疗机构对35岁以上首诊患者测量血压。 4. 积极提倡高血压患者在家庭开展自测血压和自我管理,血压达标且稳定者,每周自测血压1次;血压未达标或不稳定者,应增加自测血压的次数。 5. 推荐使用经过国际标准认证合格的上臂式全自动电子血压计。 四、高血压的预防 1. 坚持运动:经常性的身体活动可预防和控制高血压,如健走、游泳、太极拳、家务劳动等,活动量一般应达到中等强度。 2. 限制食盐摄入:高盐饮食显著增加高血压患病风险,成人每天食盐摄入量不超过5克。 3. 减少摄入富含油脂和高糖的食物,限量使用烹调油,多吃蔬菜和水果。 4. 少吃快餐:尽量在家中就餐,可利于控制脂肪、盐和糖的摄入量。 5.戒烟:吸烟有害健康,吸烟者应尽早戒烟。 五、高血压的治疗 1. 绝大多数患者需要长期和规律服用降压药,降压治疗要达标。 2. 降压治疗的血压目标:一般高血压患者,血压降至140/90mmHg以下,合并糖尿病或慢性肾脏疾病的患者应降至130/80mmHg以下;80岁以上患者降至150/90mmHg以下。冠心病患者的舒张压低至60mmHg者应谨慎降压。 3. 大部分高血压属于原发性高血压,一般不能根治,需要长期服药治疗。不盲目相信非法广告或伪科学宣传,不能用保健品、保健理疗或食疗替代降压药治疗。 4. 大多数高血压是可以控制的,控制不佳者应及时就医。 六、高血压管理 每个人是自己健康的第一责任人。高血压是终身性疾病,需要长期规范治疗及随访管理。
李尚俭 主任医师 陕西省人民医院 心血管内科1209人已读 - 医学科普 得了高血压,盐就吃得越少越好?
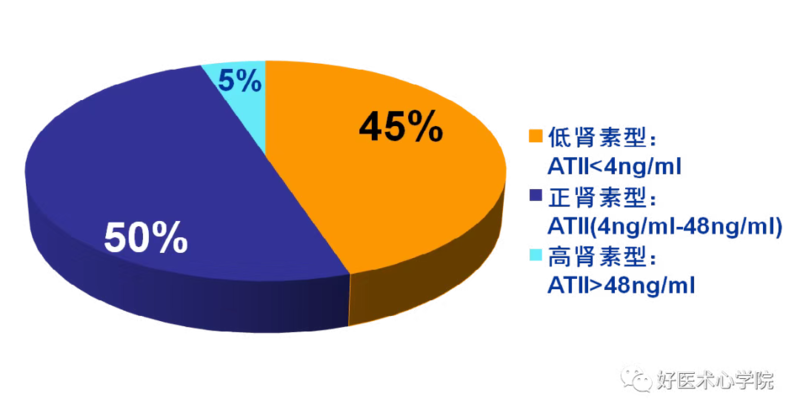
盐敏感性高血压是高血压的一种特殊类型,常见于老年,黑人,糖尿病,肾脏疾患史,交感激活状态以及高盐摄入地区的高血压病人,同时也是难治性高血压的重要原因之一。我国一般人群中盐敏感者占15%~42%,而高血压人群中50%-60%为盐敏感者。有高血压家族史的成人中盐敏感者为65%,青少年中为45%。那么,盐到底与高血压有什么关系呢? 正常成人体内钠含量为45~50 mmol/kg体重(约1g/Kg体重),体重60Kg的人体内钠总量约60g。血浆钠含量为135~145mmol/L。 钠主要由肾排出,少量由粪便及汗排出。肾脏排钠的特点是“多吃多排,少吃少排,不吃不排”。 一般将24小时尿钠作为计量每日食盐量的“金标准”。100mmol尿钠/24h相当于每日食用5.8g食盐。 膳食高盐摄入是导致血压升高的原因之一,随着盐摄入的增加,血压也随之升高,当然盐对血压的影响存在个体差异性。 盐敏感性高血压指相对高盐摄入导致的血压升高, 是存在于部分个体的一种血压对盐的遗传易感性;是由于盐摄入过多或者肾脏排钠障碍所致,其基础是Na+-K+-ATP酶活性下降。 盐敏感被认为是由于肾小球过滤能力减低和/或肾小管钠再吸收比率增加所导致。 盐与心脑血管事件 盐敏感性是心血管事件的一个独立危险因子。 荟萃分析显示: 高盐摄入显著增加卒中发生风险 高盐摄入显著增加心血管事件发生风险 高盐/盐敏感高血压的治疗 研究表明45%中国高血压患者为低肾素型[7],正常人或高血压患者高钠摄入均可显著降低肾素活性,而中国人食盐摄入量明显高于国外(北方:每人每天约 12-18g,南方:每人每天约 7-8g[8]),WHO组织建议每人每日食盐摄入量≤6g[9]。 根据以上中国人群的饮食特点及现状,选择适合高盐高血压患者的特点的降压方案: 生活方式干预 减少饮食中钠盐的摄入量; 适当增加钾和钙的摄入量; 增加蔬菜和水果的摄入量; 控制体重; 不吸烟; 限制饮酒; 体育运动;
 李尚俭 主任医师 陕西省人民医院 心血管内科1511人已读
李尚俭 主任医师 陕西省人民医院 心血管内科1511人已读 - 医学科普 一起行动,管理血压
《柳叶刀》杂志上曾发表报告: 全球患高血压的人数已在2015年达到11.3亿 其中,超过一半的成年高血压患者居住在亚洲 高血压会加重动脉硬化的发展,导致心、脑、肾靶器官损害,致残、致死率高 高血压通常无症状,是“无声杀手”,有些人是在体检、或发生心脏病、脑卒中、肾衰竭时才知道血压高 高血压从病因上分为两种类型: 原发性高血压和继发性高血压,其中90%以上是原发性高血压,不知病因 原发性高血压是一种“生活方式病”,下面这些日常生活习惯是高血压的危险因素 因此,管理控制高血压首先要从管理好生活方式开始: 降压是硬道理,早达标,早获益!该服药时就服药,一般患者用药后4-12周内达标 高血压患者自我管理很重要,而自我管理中,首要的就是知晓自己的血压 今年世界高血压日的主题依然是“知晓您的血压”,知晓→控制→治疗→达标,才能享受健康的生活!
 李尚俭 主任医师 陕西省人民医院 心血管内科2087人已读
李尚俭 主任医师 陕西省人民医院 心血管内科2087人已读 - 医学科普 高血压的治疗误区及注意事项
 李尚俭 主任医师 陕西省人民医院 心血管内科987人已读
李尚俭 主任医师 陕西省人民医院 心血管内科987人已读 - 医学科普 急性心肌梗死急救要则
 李尚俭 主任医师 陕西省人民医院 心血管内科1074人已读
李尚俭 主任医师 陕西省人民医院 心血管内科1074人已读 - 学术前沿 他汀用于缺血性心血管疾病一级预防,不用怀疑!
世界卫生组织估计,早发心血管病中约75%以上是可以预防的,同时危险因素的改善,可以帮助降低增长的心血管疾病负担。他汀类药物通过降脂、抗炎、稳定斑块等作用可减少心血管相关发病和死亡风险,其在既往伴有心血管病患者中的应用已有充足的循证医学证据,然而关于其在既往无心血管病史患者中的应用尚存在争议。 其实,推荐他汀用于成人心血管病的一级预防并不缺乏循证医学依据。迄今已有19项随机对照试验(RCT)评估了他汀在无心血管病的40~75岁人群治疗获益-风险,美国预防工作组(USPSTF)对这19项RCT进行系统性回顾分析,结果显示他汀治疗获益明确,服用低-中等剂量他汀显著降低了人群全因死亡率(RR=0.86,95% CI 0.80~0.93)、心血管病死亡率(RR=0.69,95% CI 0.54~0.88)、缺血性卒中(RR=0.71,95% CI 0.62~0.82)和心肌梗死发生率(RR=0.64,95% CI 0.57~0.71)。 并于2016年11月13日, USPSTF正式发布了他汀类药物用于成人心血管病一级预防的推荐声明(简称“USPSTF声明”),支持他汀用于心血管病一级预防。《美国医学会杂志(JAMA)》同一天发表了关于他汀用于成人心血管病预防的证据报告和系统综述,为他汀用于心血管病一级预防提供有力的证据支持。 可以看出USPSTF充分认可了他汀在成人心血管病一级预防的重要地位。既往也有不少指南推荐他汀用于心血管病一级预防。相比而言,2013年ACC/AHA血脂指南显得激进,推荐对低密度脂蛋白胆固醇(LDL-C)为70~189mg/dl、10年心血管风险≥7.5%的40~75岁成人采用中等-高强度他汀治疗。而我国《2016年中国成人血脂异常防治指南》对于他汀用于心血管病一级预防的推荐更积极一些,具体表现为:一级预防的对象无年龄下限;对10年发病危险为5%~9%的中青年中危人群评估余生危险,以找出相对高危个体;建议起始应用中等强度他汀。 不仅如此,他汀类药物对改善心血管疾病重要危险因素的效果也十分明显,比如高血压、糖尿病。在高血压领域,ASCOT-LLA(盎格鲁-斯堪的纳维亚心脏终点研究-降脂分支)是降压联合降脂治疗的里程碑研究。因为阿托伐他汀治疗组获益明显,研究提前2年结束;并且在之后2.2年的延长期随访中也显示,早期接受阿托伐他汀治疗的患者临床获益持续存在。在糖尿病领域,CARDS(阿托伐他汀糖尿病协作研究)是专门针对糖尿病患者的他汀类药物一级预防研究。研究入选年龄>40岁、无心血管病史、胆固醇水平无明显升高的2型糖尿病患者,使用阿托伐他汀10mg/dl或安慰剂平均治疗3.9年。结果显示,阿托伐他汀使糖尿病患者的主要终点事件风险降37%(P=0.001)。由于中期分析阿托伐他汀组显著获益,研究提前2年终止。基于 CARDS研究,早在2007年美国糖尿病协会(ADA)糖尿病管理指南就已经推荐,年龄40岁以上的糖尿病患者无论基线LDL-C水平如何,均应启动他汀类药物治疗,使LDL-C降至
 李尚俭 主任医师 陕西省人民医院 心血管内科1570人已读
李尚俭 主任医师 陕西省人民医院 心血管内科1570人已读 - 医学科普 诊断高血压病的相关检查
首先我们要确诊高血压。血压是有波动性的,一般在家里偶然测量一次,或在来医院的路上由于体力活动、情绪激动等原因也会导致血压上升。 “判断高血压,应该至少2次在不同日测得血压升高才可以确诊为高血压,每次应连续测量3次,每次间隔1分钟,取后两次平均值。” 血压水平分类在确诊高血压后,就要进行正式的体检项目了。 一个患者来了,首先要确定他是原发性高血压还是继发性高血压。继发性高血压往往是一些疾病引起的血压升高,找到病因得到治疗,高血压就会得到控制。 另外通过检查可以知晓患者的身体是否已经造成损害,有无引起并发症,早发现早治疗。 首先的是体格检查。 1.测量两侧血压。如果患者两侧血压的差值大于20mmHg,就可以初步分析为动脉粥样硬化、血管阻塞。 2.测量体重、身高、腰围。因为肥胖也是引起到心血管疾病的重要危险因素。(有的医院可能不会现场测量,需要患者提前测量好) 3.眼部检查。医生会用眼底镜观察视网膜病变。可以通过视网膜动脉的变化反映血管和心脏的负荷情况。 4.听诊检查。颈动脉、胸主动脉、腹部动脉有无杂音,帮助排除是否是继发性高血压。 5.心肺检查。了解有无高血压所致的心脑血管并发症。 除了常规的体格检查,还必须有实验室检查,进一步的判断高血压的病因和脏器有无损伤。 1.血常规检查。血常规是检查你的血红蛋白、红细胞、白细胞、血小板等等,如果出现异常,可能存在真性红细胞增多症,也可能是肾性贫血。 2.尿常规检查。若尿常规异常,很有可能存在肾炎造成的肾性高血压,或是高血压引起了肾功能损伤。 3.血生化检查。 ①空腹血糖:这个检查的意义在于及时发现糖尿病。高血压合并糖尿病非常危险,死亡率增高4~5倍。 ②血脂:血脂异常,可能患有冠心病,容易诱发心脑血管疾病。 ③血钾:如果高血压伴有低血钾可能会出现原发性醛固酮增多症,而伴有高血钾可能会出现肾功能异常。 ④血尿酸:血尿酸过高可能会造成痛风性肾病,增加心血管疾病。 ⑤血肌酐:肌酐高,可能会引发肾功能不全,合并高血压就容易引发心血管疾病。 4.心电图检查。做心电图检查可以尽早发现高血压是否对心脏产生了损伤,有无心律失常、心肌缺血。 另外为了更全面的了解患者的血压情况和心脏情况。建议有条件的人,可以进一步做一下检查: 1.24小时动态血压监测 24小时的动态血压监测可以反应和记录一个患者全天各时间点的血压情况,监测夜间的血压波动情况,协助鉴别继发性和原发性高血压、预防心血管疾病的发生。 2.超声心动图检查。 超声心动图检查可以更全面的观察心脏结构和功能,更准确的判断性心脏病。 高血压是一种病慢性病,无论原发还是继发,都是要建立在健康生活和科学管理上的,所以定期检查是必不可少的!要积极关注自己的病情,不给并发症伤害你的机会。
 李尚俭 主任医师 陕西省人民医院 心血管内科1425人已读
李尚俭 主任医师 陕西省人民医院 心血管内科1425人已读 - 医学科普 关于高血压的诊治
今天是第21个“全国高血压日”,主题为“知晓您的血压”。我国有2.7亿高血压患者,也就是说,全国大概每4~5个成年人中就有一人患高血压。高血压的诊疗是心内科医生乃至其他科室医生无法回避的临床问题。1.血压多高可以诊断为高血压?根据《中国高血压防治指南2018年修订版(征求意见稿)》,在未使用降压药物的情况下,诊室SBP≥140 mmHg和(或)DBP≥90 mmHg,为高血压;SBP 120~139 mmHg和(或)DBP≥80~89 mmHg为正常高值。 正常情况下,人体的血压一直在波动,血压水平可受到很多因素的影响,例如劳累、睡眠欠佳、精神紧张等。因此,一次测量发现血压升高并不能诊断高血压,需要间隔数日后再次测量,至少3次测量血压均升高才能诊断。 诊室外血压测量可用于诊断白大衣性高血压及隐匿性高血压。对于怀疑高血压者,最好自己在家重复测量几次,这样更能准确的判断是否为高血压。在家中自己测量时,血压≥135/85 mmHg应考虑诊断高血压。 2.血压超过130/80 mmHg,需要治疗吗?血压136/82 mmHg不能诊断为高血压,但并不意味着不需要治疗。很多人以为血压低于140/90 mmHg就算正常,这是错误的!正常血压是低于120/80 mmHg,超过这个数值就算偏高了。 血压处于正常高值的人,如果不注意干预,以后可能会发生高血压;即使没有发展为高血压,他们患心血管疾病的风险也比普通人高。从115/75 mmHg起,收缩压每升高20 mmHg或舒张压每升高10 mmHg,冠心病和脑卒中的发生风险就会增加1倍。 所以血压偏高的人同样应积极干预,努力把血压维持在120/80 mmHg以下。然而,需要治疗并不意味着一定要用药,改变生活习惯同样是有效并且重要的治疗措施。通过合理膳食、规律运动、维持理想体重、少吃盐、生活规律等,有助于避免血压升高。 3.高血压患者应该把血压控制到多少?我国最新指南建议,一般高血压患者应降至
李尚俭 主任医师 陕西省人民医院 心血管内科1227人已读





